子宮がんや卵巣がんは、初期の場合自覚症状がほとんど起きないため、気づかないまま進行するケースも多く見られます。早期発見できれば比較的治療しやすい病気ですので、定期的な健診をおすすめしています。当クリニックの院長は大学病院で子宮がんを専門的に治療してきた実績と経験が豊富です。少しでも心配なことがあればお気軽にご相談ください。
女性特有のがんについて
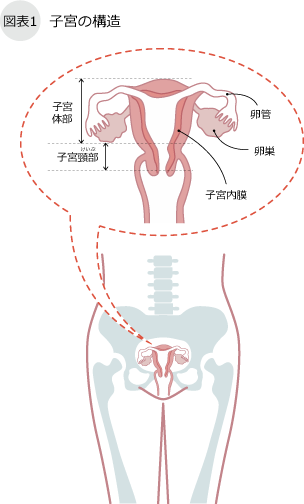
女性特有のがんには、乳がん、子宮がん、卵巣がんがあります。乳がんは最近増加傾向にあり、およそ12~13人に1人の割合で発症するといわれています。子宮がんは、子宮の入り口付近の頸部発生する子宮頸がんと、子宮の奥にある内膜から発生する子宮体がんがあります。子宮頸がんは、発生のピークは30~40代にあり、女性特有のがんの中では乳がんの次いで2番目ですが、20代では女性特有のがんの中で第1位です。子宮体がんを発症する人は、閉経を迎える前後の40代後半から増え始め、50~60代に発生のピークがあります。また卵巣がんは、閉経前後の50歳代から注意が必要となります。特に、閉経する前に子宮内膜症を患い、チョコレートのう胞という、卵巣にできる子宮内膜症に罹っていた人は特に注意が必要です。また月経痛が以前より強くなり鎮痛剤を服用しなければ我慢できない痛みのある人、年々月経痛の期間が長くなっているような方は一度クリニックを受診してください。
よく閉経すると女性に特有の子宮がん、卵巣がんになることはないと思われている人がいますが、いずれのがんもむしろ閉経後に発症しやすくなります。また一度受ければ2~3年健診を受けられない人もいますが、がんは短い期間で進行していきます。積極的に1年に1回程度のがん健診を受けてください。
子宮頸がんとは
子宮頸がんは、主にHPV(ヒトパピローマウイルス)が性交渉により子宮の入り口である子宮頸部という部分に感染し、その一部が持続感染し異形成という細胞の異常を起こし、異形成という前がん病変を経てさらにその一部が5年~10年かけてがん化します。長ければ感染してから20年以上かけてがんになる人もいます。つまり性交渉をする機会がなくなっていても性交渉の経験のある人であれば50代を過ぎてもがん健診が必要です。子宮頸がんの発生と関係が深いHPVは、ハイリスクHPVといわれ、現在15種類ほどのウイルスが確認されています。子宮頸がんは、初期にはほとんど症状がなく、進行してくると性交時や月経時期以外に不正出血を認めるようになります。更に悪臭を伴う帯下や下腹部痛、腰痛などがでてきます。最近では、若年者で増加しており、30代~40代で女性特有のがんでは乳がんに次いで多いがんで、20代~30代では一番多く発症します。しかしながら、子宮頸がんの患者さんのなかで50%以上の患者さんは、50代を過ぎてからかかっています。閉経後に不正出血などの症状があれば、速やかに受診してください。
子宮頸がんの検査
がん健診により、子宮頸部の細胞をブラで採取し、液体の中に採取した細胞を入れて処理し、顕微鏡により観察します。細胞診の判定は、べセスダシステムという判定方法で行われます。細胞診によりASC-USという異常が認められた場合は、ハイリスクHPVに感染していないかを調べるHPV検査が行われます。もしこの検査が陽性であれば、精密検査が必要になります。また細胞診検査でASC-US以外の異常を認めた場合でも精密検査が必要になります。
| 略語 | 推定診断 | 従来のクラス分類 |
|---|---|---|
| NILM | 非腫瘍性所見、炎症 | Ⅰ、Ⅱ |
| ASC-US | 軽度扁平上皮内病変疑い | Ⅱ−Ⅲb |
| ASC-H | 高度軽度 平上皮内病変疑い | Ⅲa−Ⅲb |
| LSIL | HPV感染、軽度異形成 | Ⅲa |
| HSIL | 中等度・高度異形成、上皮内癌、 微小浸潤扁平上皮癌疑い |
Ⅲa、Ⅲb、Ⅳ、Ⅴ |
| SCC | 扁平上皮癌 | Ⅴ |
※細胞診の結果ASC-US=HPV(ヒトパピローマウイルス)に感染しているか否か調べます。
※ASC-H、LSIL、SCC=細胞診の再検査、コルポ診、生検をします。
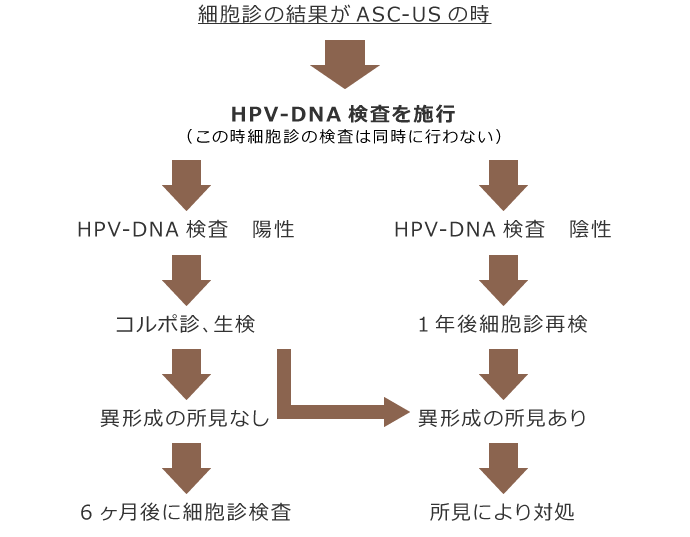
精密検査
HPV検査の結果で陽性と判定された場合や、細胞診で異常が発見された場合は、精密検査が必要になります。まずコルポスコーという機械で、子宮の入り口を拡大して観察し病変の有無を観察し、病変が疑われる場所より数ミリの組織を採取して顕微鏡で調べる生検という検査を行います。この検査により異形成という前がん病変であるのかがんになっている部分があるか否かを調べます。異形成には軽度異異形成(CIN1)、中等度異形成(CIN2)、高度異形成(CIN3)の3段階あり、高度異形成(CIN3)の場合はさらに円錐切除という検査が必要となります。中等度異形成(CIN2)までの場合は定期検診が必要になります。
当クリニックでは、より精度の高い液状検体という方法で細胞を採取して細胞診検査を行い、その細胞診の結果にて判定し、組織検査をおこなっています。
治療に関しては、日本婦人科腫瘍学会によって作成されたホームページによって発表されています。
子宮体がんとは
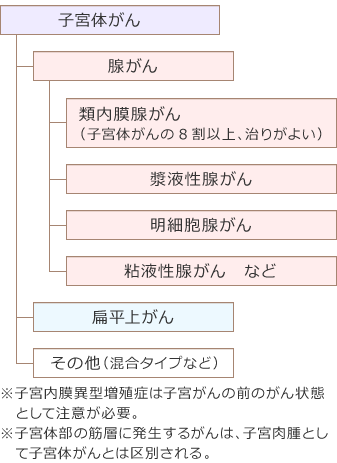
子宮体がんは、子宮体部の内膜にできるがんで、子宮頸部にできる頸がんとは原因が異なり、多くは女性ホルモンであるエストロゲンが、発生に関係しています。正常子宮内膜は、閉経前では排卵後にエストロゲンによって厚くなった内膜がはがれて、月経になります。ところが閉経が近づいてくると、この内膜がはがれず厚みを増した内膜が子宮体がんの原因となります。つまり高エストロゲン状態が長い間続くことが、がんになりやすい状態といえます。特に肥満の人はかかりやすいリスクが高いといわれ、脂肪細部の中にこのエストロゲンが蓄えられているといわれているので、注意が必要です。子宮頸がんに比べて発生年齢は閉経を迎える前後の40代後半より増え始め、50~60代でピークとなり子宮体がんの80%以上の患者さんは50代以上の方に認めます。しかし最近では、40歳未満で発症する若年子宮体がんも増えています。子宮体がんの前がん病変として、子宮内膜異型増殖症とよばれる病変がありますが、この病変がなく、いきなり体がんになる人もいます。また、子宮内膜異型増殖症では、子宮体がんとの鑑別が難しく慎重に検査を進める必要があります。子宮体がんはエストロゲンが発生に関与しているタイプと関与していないタイプに分類されます。
| 女性ホルモン(エストロゲン)が 関与するタイプ1 |
女性ホルモン(エストロゲン)が 関与しないタイプ2 |
||
|---|---|---|---|
| 年齢 | 若い人、閉経前後に多い | 閉経後に多い | |
| がんの特徴 | 組織型 | 類内膜腺がんが多い | 漿液性腺がん、明細胞腺がんなどが多い |
| 細胞の分化度 (成熟度)※1 |
高分化が多い(高分化型) | 低分化が多い(低分化型) | |
| がんの内膜から 奥への進展(浸潤) |
内膜の表層にとどまり、 浸潤は少ない |
内膜の深層に進み、 浸潤することが多い |
|
| 転移 | 少ない | 多い | |
| 進行度 | 緩やか | 速い | |
| 前がん病変 (子宮内膜異型増殖症) |
みられることがある | あまりみられない | |
| 予後 | 良好 | 不良 | |
※1
がん細胞は、分化の程度(成熟度)によって、高分化型、中分化型、低分化型に分けられる。正常細胞と同じくらいに成熟した細胞ががん化した高分化型は悪性度が低く、細胞の成熟度が低い(分裂して間もない)細胞ががん化した低分化型は増殖や転移が速く、治療が難しい。
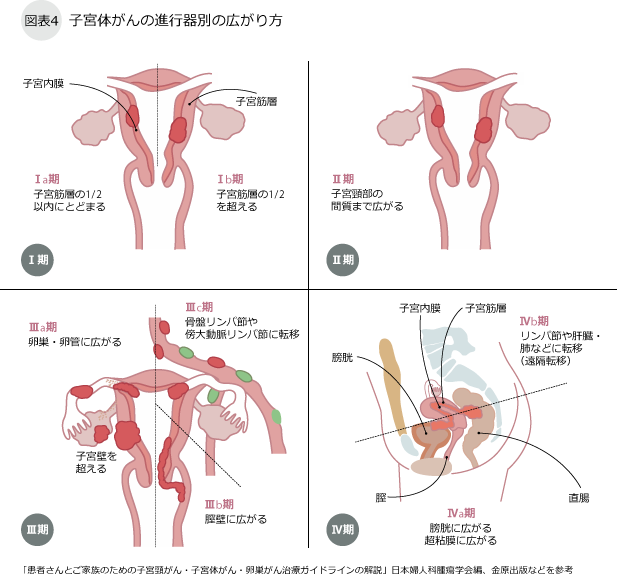
子宮体がんの検査
子宮頸がんに比べて、初期にも症状があります。注意すべき症状は、不正出血、月経周期の乱れ、月経量の増加、水様性の帯下などがあげられますが、特に閉経後の出血を認める方は、必ず受診して健診をうけてください。
子宮体がんの検査には、超音波検査、子宮内膜の細胞診検査があります。超音波検査では、子宮内膜が厚くなっていないかを調べ、内膜細胞診検査では、子宮内膜より細胞を採取して、細胞の構造や個々の細胞に異常がないかを調べます。
子宮内膜細胞診検査にて陽性、疑陽性の判定であった場合は精密検査が必要になります。精密検査では、子宮内膜より少量の内膜組織を採取し、顕微鏡で調べます。がんが疑われる場合には血液検査やMRI検査やCT検査によって、病変の詳細な場所の特定や病変の広がりを調べます。
閉経後、肥満で高コレステロール血症があり、不正出血を認めた場合は速やかに受診してください。
卵巣がんとは
卵巣は、女性の骨盤内にある親指大ほどの大きさの臓器で、子宮の両側に一つずつあります。卵巣がはれてくる状態を卵巣腫瘍といい、腫瘍が発生する場所によって【1】表層上皮性・間質性腫瘍、【2】性索間質性腫瘍、【3】胚細胞腫瘍の3つに分類され、さらに腫瘍は良性腫瘍、境界悪性、悪性の3つに分類されます。一般的に、卵巣がんとよばれているのは悪性の卵巣腫瘍ですが、発生原因は不明です。約90%前後は表層上皮性・間質性腫瘍に分類されている腫瘍です。卵巣は小さな臓器なので、腫れてきても晴れが小さい時期では症状がほとんどなく、早期発見が難しい腫瘍です。卵巣がんは若い人でも罹りますが、約7割以上が50代以降に認められ、子宮頸がん、子宮体がんに比べて進行が早いため、早期発見と適切な治療が必要です。
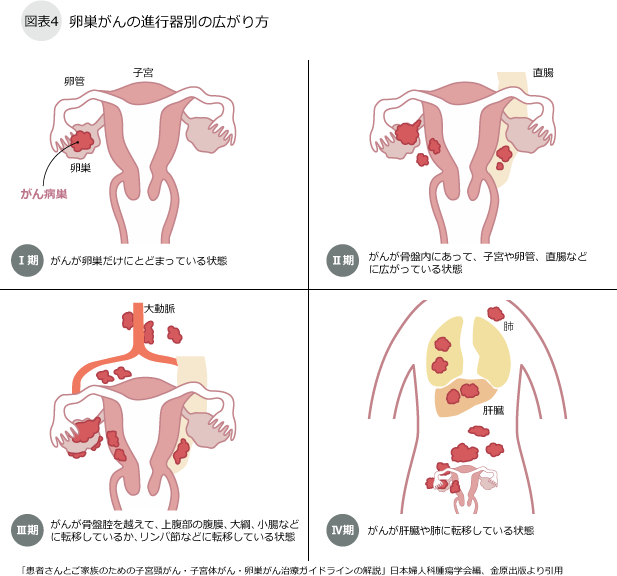
卵巣がんの検査
卵巣がんは、進行すると腹水がお腹にたまり、おなかがでてくるといった症状や不正出血、腹痛、腹部膨満感などの症状を認めます。しかしながら、初期ではほとんど症状がないので小さな腫れの場合は、超音波検査で発見される以外では診断は困難です。子宮がん健診を行う場合は、同時に超音波検査を行い、卵巣がはれていないかを確認することができるので、小さな卵巣腫瘍を発見するのに有効です。卵巣が腫れていても、すべてが卵巣がんではなく、良性の卵巣腫瘍であることがほとんどです。超音波検査にて、がんを疑う所見がなく、大きさが7㎝以内であれば経過観察することがほとんどです。もし、卵巣がんが疑われる場合、卵巣がんであることを正確に診断するには、開腹手術を行い腫瘍を摘出してその病理標本を顕微鏡で調べます。
市民健診/子宮頸がん・乳がん・大腸がん
がんは、日本人の死亡原因の第1位です。がんを早期に発見し、がんによる死亡者を減らすため国をあげて対策に取り組んでいますが、その一環として、特定の年齢に達した人に対して、各種がん検診を実施しています。
お問い合わせ
診療時間・アクセス
- 診療時間
- 午前9:00~12:00
- (土曜 9:00~13:00)
- 午後15:00~19:00
- Web受付時間
- 午前9:00~13:00
- (土曜 9:00~13:00)
- 午後14:30~19:00
- 休診日
- 水曜・土曜午後・日曜・祝日
※セカンドオピニオン外来は土曜のみとなります。
〒239-0831
神奈川県横須賀市
久里浜1-5-1
鈴栄ビル4階